- Автор Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:20.
- Акыркы өзгөртүү 2025-01-24 09:01.
ICD боюнча, кызыл өңгөчтүн атрезиясы - кызыл өңгөчтүн жарым-жартылай же толук жок болушу менен мүнөздөлүүчү тубаса өнүгүү кемтиги. Бул патология педиатриялык практикада эң кыйын болуп саналат. Эгерде жаңы төрөлгөн ымыркайга бул коркунучтуу оору аныкталса, шашылыш түрдө хирургиялык операция жасоо зарыл. Болбосо, баланын өлүп калышы кепилденет.
Жаңы төрөлгөн балдарда кызыл өңгөчтүн атрезиясы көп кездешпейт. Статистикалык маалыматтарга ылайык, балдардын 0,4% дан ашыгы мындай патология менен төрөлөт. Ошол эле учурда оору балдарга да, кыздарга да бирдей таасир этет.
Пайдалуу маалымат
Кээ бир учурларда атрезия башка кемчиликтер менен бирге аныкталат. Мисалы, жаңы төрөлгөн ымыркайга пилорикалык стеноз, буту-колдун анормалдуу өнүгүүсү, көтөн чучуктун көйгөйлөрү, жүрөктүн тубаса кемтиги ж.б. Ошондой эле, статистика боюнча, 40% учурларда, ымыркайлардын өнүгүүсүндө көйгөйлөр бар же ара төрөлгөн. Эгерде эне жүрөгү астында кызыл өңгөчтүн атрезиясы бар баланы көтөрүп жүрсө, анда кош бойлуулуктун үчүнчү триместринде кош бойлуулуктун капысынан токтоп калуу коркунучу жогору. Ошондуктан, кантип түшүнүү маанилүүбул коркунучтуу оорудан алыс болуңуз жана андан кутулуунун жолу барбы.
Пайдалануу себептери
Ымыркай кичинекей эмбрион болгон учурда да, кызыл өңгөчтүн жана башка ички органдардын пайда болушунун алгачкы этаптары өтүп жатат. Эреже катары, бул кош бойлуулуктун 4-5 жумасында болот. 12-жумада кызыл өңгөч толугу менен айырмаланат. Эгерде бул мезгилде белгилүү бир иштен бузулса, анда керектүү клеткалардын өсүшү жайлап, кызыл өңгөчтүн атрезиясы пайда болот.
Ар кандай факторлор мындай аномалияга алып келиши мүмкүн. Эгерде аял спирт ичимдиктерин, баңги заттарды жана тамеки чексе, анда атрезия болочок эненин туура эмес жашоо образынан улам пайда болушу мүмкүн. Ошондой эле, мындай патологиясы себеп болгон факторлор аялдын жашоосунан ар кандай окуяларды камтыйт. Мисалы:
- Рентген нурлары кош бойлуулуктун башында тартылган.
- Боло турган эненин жашы 35тен ашты. Аял канчалык улгайса, аномалиялардын пайда болуу коркунучу ошончолук жогору болот. Бирок, жаш энелер да ушундай көйгөйгө туш болушу мүмкүн.
- Кош бойлуулуктун 12 жумасына чейин аял тератогендик же эмбриотоксикалык таасири бар антибиотиктерди ичкен.
- Болуптур эне жаман чөйрөдө жашайт. Бул учурда абада зыяндуу компоненттердин болушу, радиациянын таасири жана башка көптөгөн нерселер терс таасирин тийгизиши мүмкүн.
- Кош бойлуу болгондон кийин аял химиялык заттар же күчтүү уулар менен байланышып, өндүрүштө иштеген.
- Ата-эненин бири хромосомалык аномалиядан жабыркайт.

Жаңы төрөлгөн ымыркайларда кызыл өңгөчтүн атрезиясы пайда боло электе, энелер боюнан түшүп калуу коркунучу бар. Эреже катары, бул төрөттүн биринчи триместринде болот. Полихидрамниоз да себеп болушу мүмкүн. Бул учурда бала амниотикалык суюктукту жутат.
Сорттор
Жаңы төрөлгөн ымыркайлардагы кызыл өңгөчтүн атрезиясы зыяндуу факторлорго жараша ар кандай болушу мүмкүн. Мисалы, кызыл өңгөчтүн люмени таптакыр жок болушу мүмкүн же ал эки көз карандысыз сокур баштыкчалар түрүндө өнүккөн.
Кээ бир учурларда, маанилүү органдын жогорку бөлүгү сокур аягы бар, ал эми төмөнкү зонасы трахея менен бирге фистула менен байланышкан. Бул учурда туташуу чекити бронхтарга бөлүнүү болгон жерде болот.
Кызыл өңгөчтүн жогорку бөлүгү да сокур болуп бүтүп, астыңкы бөлүгү түз трахеяга кирип кеткен учурлар болот. Башка учурларда, органдын үстү трахеяга туташып, төмөнкү бөлүгү сокур болуп бүтөт.
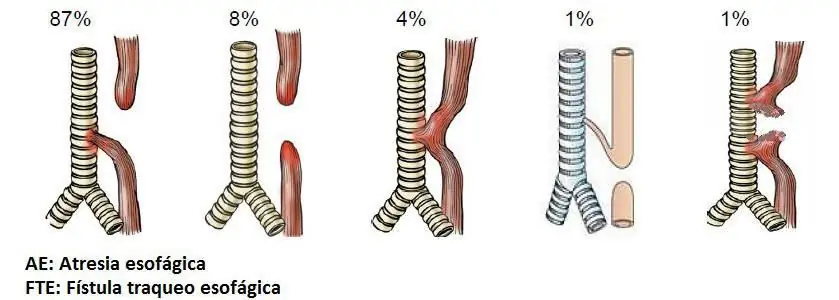
Ошондой эле кызыл өңгөчтүн эки бөлүгү тең трахея менен байланыша алат.
Бул кантип көрүнөт
Балдардагы кызыл өңгөчтүн атрезиясы алар төрөлгөндөн кийин дароо байкалат. Эң негизги симптом - баланын оозунан жана мурдунан күчтүү көбүктүү агындын чыгышы. Биринчи эмизгенден кийин бала дароо сүттү түкүрөт. Бул учурда шашылыш парентералдык тамактандыруу талап кылынат. Эгерде бала тамырга керектүү азыктарды албаса, анда буланы арыктап, суусуздантат.
Кызыл өңгөчтү трахеяга туташтырганда негизги белгиси катуу жөтөл болуп, бала мууна баштайт. Бул фонунда, дем алуу жетишсиздиги абдан тез өнүгүшү мүмкүн. Мындай учурда дем алуу жолдорун мүмкүн болушунча тез арада тазалоо керек. Андан кийин, абалын жакшыртуу байкаларлык болот, бирок ал кийинки тамактандыруу чейин гана созулат. Ашказан ширеси өпкөгө кирип кетсе, аспирациялык пневмонияга алып келиши мүмкүн. Бул өтө кооптуу.
Ошондой эле кызыл өңгөчтүн атрезиясынын белгилеринин катарына жаңы төрөлгөн баланын денесинин кескин түрдө арыктоосу, ышкырыгы жана терисинин көгүш болушу саналат.
Эгер баланын денесинде фистула пайда болсо, бул абанын туура эмес түзүлгөн органга түз киришине алып келет.

Бул симптомдордун баары өтө коркунучтуу. Айрыкча, бала толук жей албай, сүттөн баш тартса. Бул учурда суусуздануунун фонунда ысытма жана дем алуу жетишсиздиги өнүгүшү мүмкүн. Мунун баары өлүмгө алып келет.
Кызыл өңгөчтүн атрезиясынын диагностикасы
Эгерде дарыгер бул коркунучтуу оорунун бар экенине шектенсе, анда бул учурда патологияны аныктоо үчүн шашылыш чаралар көрүлөт. Бул үчүн тамак түтүгүнө ийкемдүү катетер киргизилгенде мурундун ичине зондоо процедурасын жүргүзүү зарыл. Эгерде аппарат бузулган органдын сокур учуна таянып, сыртка чыкса, анда бул наристе чындап эле кызыл өңгөчтүн атрезиясы менен жабыркап жатканынын эң ачык далили болот. Эгердеадис дагы эле күмөн бар, андан кийин ал кошумча кызыл өңгөчкө аба киргизет. Эгер катуу үн менен тез чыга баштаса, анда диагноз тастыкталат.
Аппараттык бронхоскопиялык методдордун аркасында кызыл өңгөчтүн сокур учун сүрөтүн алууга болот. Бул патологиянын түрүн тез аныктоого жана кызыл өңгөчтүн атрезиясын дарылоонун мүмкүн болгон ыкмасын дайындоого мүмкүндүк берет.
Бирок, акыры диагнозду тактоо үчүн, кээ бир эксперттер аны коопсуз ойноп, баланын денесине контрасттык катетерди киргизүүнү артык көрүшөт. Бирок, барий суспензиясын колдонууга дайыма эле жол берилбейт. Бул баланын дем алуусун кыйындатат. Мындан тышкары, жаңы төрөлгөн бала ал үчүн бул оор процедураны көтөрө албайт деген чоң ыктымалдык бар. Башка нерселер менен катар, бул манипуляция учурунда колдонулган контраст курамы баланын денесинен абдан тез алынып салынышы керек. Болбосо өпкөлөргө кирип, химиялык пневмонитке алып келиши мүмкүн.
Жөнөкөй рентгенография сунушталат. Аркасында бул жол-жобосу, сиз ала аласыз так картинки өнүктүрүү патологиясы. Мындан тышкары, бул ыкманын аркасында, атрезия менен иштеп чыгуу мүмкүн болгон башка аномалияларды өз убагында аныктоого болот. Мисалы, изилдөө учурунда кызыл өңгөчтүн стенозу аныкталышы мүмкүн.
Мындан тышкары, пренаталдык УЗИ жасалат. Бул процедуранын аркасында полихидрамниозду аныктоого болот, бирок бул дайыма эле бул патологиянын өнүгүшүнүн белгиси эмес. Кээ бир учурларда, бул симптомдордун пайда болушу такыр башка оорулар менен байланыштуу. Ошондой эле УЗИнин жардамы менен баланын ашказанынын 50%дан ашык жок экенин аныктоого болот.

Ушул иш-аракеттердин бардыгынан кийин, диагноз тастыкталса, дароо чараларды көрүү керек.
Дарылоо
Биринчи кезекте дарыгерлер баланын абалын турукташтырууга аракет кылышы керек. Бул үчүн алар масканы желдетүүдөн качышат. Бул этапта жаңы төрөлгөн баланы операцияга даярдоо үчүн бардык аракеттерди көрүү керек. Ошентип, биринчи кезекте, операцияга чейинки кам көрүү жүргүзүлөт, андан кийин хирургиялык кийлигишүү жүргүзүлөт. Эгер процедура ийгиликтүү болсо, операциядан кийинки чараларды көрүү керек.
Кызыл өңгөчтүн атрезиясы үчүн операция алдында кам көрүү
Операцияга чейинки даярдык учурунда баланы ооз аркылуу тамактандырууну токтотуу керек. Венага гана тамактандырууга уруксат берилет. Мындан тышкары, дарыгерлер тынымсыз тамак түтүгүнүн чогулган шилекейин сорушу керек. Бул аспирацияны алдын алууга жардам берет. Бул процедурада кош люмен менен жабдылган атайын катетер колдонулат.
Соруу эки жол менен жасалышы мүмкүн. Биринчи учурда кызыл өңгөчтүн жогорку бөлүгүндө жайгашкан сокур баштыкка атайын катетер салынат. Андан кийин ал соргучка туташтырылып, ал үзгүлтүксүз иштейт.
Экинчи ыкма соргуч дренажды колдонууну камтыйт. Бул ыкма эң жакшы деп эсептелет, анткени бул иш-аракеттердин учурунда былжыр челге зыян келтирүү коркунучу жок.
Мындай учурда баланын башын тынымсыз 30-40 градуска көтөрүүнү камсыз кылуу зарыл. Аны капталынан жаткыруу эң жакшы. Бул ашказандын боштушун бир топ жөнөкөйлөтүп, ашказан секрециясынын аспирациялануу коркунучун азайтат. Мындан тышкары, бул абалда баланын дем алуусу бир топ жеңилдейт.

Эгер ымыркай стабилдештирилсе жана дарыгерлер операция жасоого даяр болсо, анда бул учурда плеврадан тышкаркы хирургиялык коррекция жасалат, анын жүрүшүндө трахеэзофагеалдык фистула жабылат. Кээ бир өзгөчө оор кырдаалдарда адистер жоон ичегиге кызыл өңгөчтүн кошумча сегментин киргизишет.
Операциядан кийинки чаралар
Эгерде адистер наристенин абалын жакшыртып, кызыл өңгөчтүн атрезиясынан арылууга жетишсе, операциядан кийин жаңы төрөлгөн наристенин маанилүү белгилерин кылдаттык менен көзөмөлдөө зарыл. Бул үчүн дарыгер вентилятордун индикаторлорун дайыма билип турушу керек.
Мындан тышкары, жараат үчүн атайын дренаж орнотулган. Ошондой эле баланын денесинде керектүү белгилери бар ашказан түтүкчөлөрү болот. Эч кандай учурда аны алып салууга болбойт, анткени бул аппарат анастомоздун нормалдуу өтүшү үчүн зарыл.
Кызыл өңгөчтүн атрезиясы боюнча операциядан кийин баланын абалын көзөмөлдөө абдан маанилүү. Ал арткы жагында болушу керек, моюндун астына кичинекей ролик коюу керек. дененин үстүнкү бөлүгү бир аз бийиктикте болушу керек. Бул учурда гастроэзофагеалдык рефлюкска жол берилбеши керек. Ымыркайдын башы ортоңку абалда бекитилип, жаңы төрөлгөн бала аны бурбашы керек. Ошондой эле моюнду сунуудан качышыңыз керек. анастомотикалык аймаккабасым болушу керек.
Эгер операциядан кийинки үчүнчү күнү баланын абалы туруктуу болсо, анда аны капталынан жаткырууга болот. Бирок, адегенде мурда операция жасаган адис менен кеңешишиңиз керек.
Мындан тышкары жаңы төрөлгөн ымыркайга оор операция жасалган баланы тынымсыз көзөмөлдөп туруу зарыл. Дарыгер дренаждан өткөн агындынын көлөмүн, түсүн жана консистенциясын ар дайым билиши керек. Эгерде суюктук жашылданып баштаса, анда анастомоз иштебей калышы мүмкүн.
Гастростомияга кам көрүү
Эгер атрезия узун же туруксуз болсо, анда баштапкы анастомоз талап кылынбашы мүмкүн. Мындай учурларда, гастростомия колдонулат. Бул үчүн атайын шар тибиндеги катетер колдонулат, ал баланын ашказанына курсак капталындагы тешик аркылуу киргизилет.
Кийинки этапта катетер жабылат жана тампон ролик менен бекитилет. Ошондой эле ресиверди туташтырышыңыз керек болот.
Катетерди үч жумадан кийин алмаштырыңыз. Эреже катары, бул учурда перитонеум жана ашказандын дубалдары бирге өсүп жатат. Бирок, соргуч жабдуулар менен туташтырылган атайын соргуч дренаж дагы деле операция болгон кызыл өңгөчтүн жогорку зонасында болушу керек. Ошол эле учурда зонддо төшөк жараларынын пайда болушун болтурбоо үчүн белгилер коюлушу керек.

Эгер бала өзүн жакшы сезсе,анда хирург менен энтералдык тамактанууну киргизүүнүн башталышы жөнүндө кеңешсеңиз болот.
Мүмкүн болгон кыйынчылыктар
Албетте, мындай патологиялар жана бир нече күндүк операциялар дайыма эле байкалбай кала бербейт. Жаңы төрөлгөн ымыркайлардагы кызыл өңгөчтүн атрезиясынын эң кеңири тараган кесепеттеринин ичинен анастомоздук жерлерде агып кетүү түрүндө көрүнгөн курч татаалдашууларды бөлүп көрсөтүүгө болот. Натыйжада, стриктура пайда болушу мүмкүн.
Операциядан кийин кызыл өңгөчтүн дисталдык сегменти толук иштей албагандыктан, бул баланы тамактандырууда олуттуу көйгөйлөргө алып келет. Ушундай эле кесепеттер 85% учурларда пайда болот. Мындай кемчилик гастроэзофагеалдык рефлюкс менен түшүндүрүлөт. Бул учурда, кошумча оңдоо талап кылынышы мүмкүн. Бирок, кээ бир учурларда натыйжасыз болуп саналат. Дарыгер андан кийин Nissen фундопликациясын жасап көрүшү мүмкүн.
Ошол эле учурда, кызыл өңгөчтүн атрезиясынын кесепеттеринин арасында жаңы төрөлгөн баланын үнүн каргылыштыгы дээрлик дайыма белгиленет. Бул абал бир жылга чейин, бир топ убакытка созулушу мүмкүн. Бул операция учурунда кекиртектин нервинин бузулушу менен байланыштуу. Аны болтурбоо дээрлик мүмкүн эмес.
Мындан тышкары операциядан кийин наристе пневмония, медиастинит жана аз кандуулукка кабылышы мүмкүн. Кээ бир учурларда, кичинекей бейтаптар үчүн тамакты жутуу өтө кыйын. Татаалдардын фонунда эзофагоскопия да өнүгүшү мүмкүн.






